کلینیک فوق تخصصی قرنیه بینا
در کلینیک تخصصی قرنیه بیمارستان فوق تخصصی چشم پزشکی بینا، کلیه موارد مربوط به قرنیه چشم مانند قوز قرنیه، التهاب قرنیه، اختلال آستیگماتیسم، پیوند قرنیه و ... با بهترین روشهای روز دنیا در حال تشخیص و درمان میباشد. در این مقاله با بخشی از این روشها آشنا خواهیم شد:
عناوین اصلی
قرنیه چشم چیست؟
قرنیه چشم یک بافت محکم، شفاف و بیرنگ در بخش جلویی کره چشم است و از لایههای متفاوت تشکیل شده است. این لایه وظیفه جلوگیری از ورود باکتریها و گرد و خاک و همچنین وظیفه محافظت در مقابل اشعههای مضر خورشید را دارد. قرنیه چشم برخلاف دیگر بافتهای بدن، هیچ رگ خونی ندارد و از پروتئین تشکیل شده است.
لایه محدب و شفاف قرنیه در بخش جلویی کره چشم قرار دارد که مردمک، عنبیه و بخشی از صلبیه را میپوشاند. این لایه خارجیترین بخش چشم و در تماس با محیط خارج از بدن است.

قرنیه چشم از چه قسمتهایی تشکیل شده است؟
لایههای مختلف قرنیه چشم به شرح زیر هستند:
> اپیتلیوم ( Epithelium )
خارجیترین لایه قرنیه، اپیتلیوم بوده و هیچ مویرگی وارد این لایه نمیشود. اپیتلیوم اکسیژن و موادغذایی لازم را از اشکها دریافت میکند. به دلیل ورود میلیونها رشته عصبی به اپیتلیوم قرنیه، این بافت را به یکی از حساسترین بخشهای بدن انسان تبدیل کرده است.
> لایه بومن ( Bowman’s layer )
لایه بومن لایهای نرم و فاقد سلول است که اپیتلیوم را به استروما متصل میکند. این لایه خود ترمیمی ندارد و آسیب آن دائمی خواهد بود.
> استروما ( Stroma )
لایه استروما ضخیمترین بخش قرنیه را تشکیل میدهد. استروما لایهای از بافت پیوندی با خاصیت کشسانی اما سخت است که پروتئين و آب از ترکیبات اصلی آن هستند. برآمدگی قرینه به دلیل وجود استروما است.

> لایه دسمه ( Descemet’s membrane )
این لایه در واقع پایه لایه اندوتلیوم قرنیه چشم است که نازک، فاقد سلول و متراکم است و استروما را از اندوتلیوم جدا میکند. لایه دسمه در حفظ ساختار و شفافیت قرنیه نقش مهمی دارد و مانند استروما از فیبرهای کلاژن تشکیل شده است، اما نوع کلاژن موجود در آن با استروما متفاوت است. آسیب لایه دسمه به وسیله اندوتلیوم قرنیه ترمیم میشود.
> اندوتلیوم ( Endothelium )
اندوتلیوم لایهای نازک است که از یک ردیف سلول تشکیل میشود و سلولهای این لایه آب اضافی موجود در استروما را جذب میکنند. اگر سلولهای اندوتلیوم به هر دلیلی نتواند آب اضافه استروما را خارج کنند، تجمع آب منجر به تورم استروما و تاری دید خواهد شد.
به طور کلی، لایههای استروما و اپیتلیوم بیشترین ضخامت قرنیه چشم را به خود اختصاص میدهند.

وظیفه قرنیه چشم چیست؟
همانطور که قبلا ذکر شد، قرنیه چشم علاوه بر محافظت چشم در برابر آلودگیهای محیطی، در تنظیم نور ورودی به چشم و متمرکز کردن آن نیز نقش مهمی دارد. متمرکز شدن نور در چشم به دلیل وجود این بخش است. نور پس از عبور از قرنیه به علت شکل محدب آن، به شکل یک دسته نوری متمرکز به عدسی میرسد. همچنین، قرنیه چشم با جلوگیری از عبور بخش زیادی از پرتوهای فرابنفش از آسیب عدسی و شبکیه جلوگیری میکند.
بیماریهای قرنیه چیست؟
عفونت یا آسیب بافت قرنیه چشم ممکن است بینانی فرد را دچار مشکل کند. اگر اختلالی در قرنیه چشم ایجاد شود، منجر به تغییر رنگ، ایجاد زخم و یا از بین رفتن شفافیت قرنیه و تاری دید میشود. بیماریهای قرنیه انواع مختلفی دارند که در زیر به برخی از آنها اشاره میکنیم:
خشکی قرنیه چشم
خشکی چشم زمانی به وجود میآید که غدد اشکی، برای مرطوب نگه داشتن بافت خارجی چشم به اندازه کافی اشک تولید نمیکنند. در این صورت چشمها مبتلا به علائمی مانند خارش، درد، قرمزی، سوزش و تاری دید میشوند.
بیشتر بدانید: درمان خشکی چشم
التهاب قرنیه (Keratitis)
التهاب قرنیه به دلیل عفونت ویروسی و قارچی، کمبود ویتامین A، لنزهای تماسی و خراش قرنیه ایجاد میشود. علائم این بیماری به صورت:
• حساسیت به نور
• اشک ریزش زیاد
• احساس جسم خارجی در چشم
• کاهش و تاری دید
خراش قرنیه
قرنیه میتواند زخم یا خراش کوچک و کم عمق را ترمیم کند، اما زخمهای عمیق در قرنیه، بینایی را مختل میکند. ورود اجسام خارجی به چشم میتواند باعث ایجاد خراش در قرنیه شود.
بیشتر بدانید: خراش قرنیه
تحلیل و تغییر شکل قرنیه
برخی از بیماریها میتوانند باعث تحلیل و یا تغییر شکل قرنیه چشم شوند. این امر با تغییر نظم لایههای قرنیه و در نهایت منجر به تاری دید میشود.
عفونتهای میکروبی
رشد و تکثیر باکتریها و ویروسهای مختلف در چشمها میتواند باعث آسیب در لایههای قرنیه چشم و بروز مشکلات بینایی شود:
• ویروسهایی مانند ویروس هرپس منجر به ایجاد زخم و التهاب در قرنیه و کاهش دید میشوند.
• آمیب آکانتاموبیا یکی دیگر از میکروبهایی است که استفاده از لنزهای تماسی احتمال ورود آن به چشم را بیشتر میکند. عفونت ناشی از این آمیب نادر اما شدید است و ممکن است در نهایت منجر به از دست دادن بینایی شود.
قوز قرنیه چیست؟
قوز قرنیه به علت تغییر شکل قرنیه به وجود میآید و مخروطی میشود. این بیماری با تاری دید و حساسیت چشمها همراه است. دلیل اصلی این اختلال هنوز مشخص نیست، اما عوامل محیطی و ژنتیکی در ایجاد آن موثر هستند. وجه مشترک تمام بیماران مبتلا به قوز قرنیه، کاهش فیبرهای کلاژن در دو لایه استروما و دسمه است. در مراحل اولیه بیماری، استفاده از عینک یا لنزهای نرم میتواند برای فرد کمک کننده باشد. اما در صورت پیشرفت قوز قرنیه، ممکن است نیاز به استفاده از لنزهای سخت و اسکلرال باشد. در موارد شدیدتر قوز قرنیه با پیوند قرنیه درمان میشود.
برخی عوامل مانند سابقه خانوادگی، ابتلا به سندروم داون، اختلال رنگدانهای شبکیه ( Retinitis Pigmentosa ) و برخی بیماریهای دیگر، احتمال ابتلا به قوز قرنیه را افزایش میدهند.
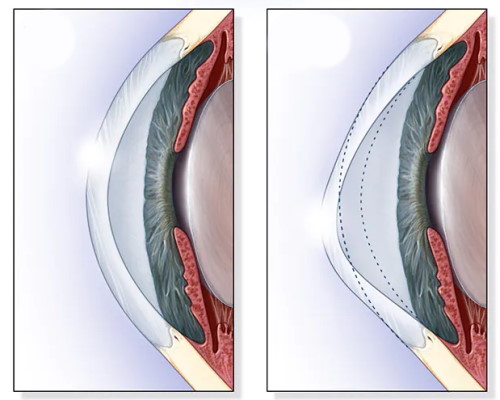
قوز قرنیه (راست) و قرنیه سالم (چپ)
بیشتر بدانید: همه چیز درباره قوز قرنیه و درمان آن
ساختار لایههای قرنیه به علت کمبود کلاژن بههم ریخته و منجر به تجمع آب و تورم قرنیه میشود. ممکن است مایعات اضافه پس از مدتی به وسیله سلولهای چشم خارج شوند، اما زخم حاصل از تورم در قرنیه باقی میماند. علائم قوز قرنیه معمولا به صورت نزدیکبینی، تاری دید، تصاویر بههم ریخته و دید هالهای به خصوص در شب همراه است.
ادم قرنیه چیست؟
ادم قرنیه ( corneal edema ) ممکن است به دلیل آسیب بافتهای داخلی قرنیه پس از عملهای چشم، آسیب، عفونت، افزایش فشار داخلی چشم و یا التهاب ایجاد شود. در این وضعیت قرنیه چشم به دلیل تجمع مایعات ورم میکند و از آنجا که قرنیه در متمرکز کردن نور و انتقال آن به عدسی نقش دارد، تجمع مایعات اضافی میتواند منجر به تاری یا کاهش دید شود.
اختلال آستیگماتیسم
یکی از اختلالهای شایع بینایی، آستیگماتیسم است. تغییر شکل هر یک از بخشهای چشم باعث شکست نور با زاویههای متفاوت و در نتیجه ایجاد عیوب انکساری میشود. این اختلال علائم زیادی دارد که به برخی از آنها در زیر اشاره شده است:
• دید تار یا هالهای
• سردرد
• مشکل دید در شب
• خستگی چشمها
دلیل نازک شدن قرنیه چشم چیست؟
نازک شدن قرنیه، یکی از اختلالهای نادر سطح قرنیه است که بر اثر کاهش مایع موجود در لایههای مختلف ایجاد میشود. این اختلال منجر به تغییر شکل و بیرونزدگی قرنیه خواهد شد. قوز قرنیه، زخمهای ایجاد شده پس از عملهای چشم، افزایش قطر قرنیه و بیماریهای دیگر از جمله مواردی هستند که باعث ایجاد قرنیه نازک میشوند.
درمان بیماریهای قرنیه
درمان بیماریهای قرنیه چشم با توجه به میزان آسیب و شدت بیماری متفاوت است. اگر علائم خفیف باشد با مصرف دارو، قطرههای چشمی، لنزهای تماسی و یا عینک درمان میشوند. در صورتی که علائم خیلی شدیدتر باشد، ممکن است فرد نیاز به جراحی داشته باشد.
عمل کراس لینکینگ چیست؟
به طور کلی قرنیه افراد مبتلا به بیماری قوز قرنیه چشم، ضعیفتر از افراد دیگر است. یکی از رایجترین عملهایی که برای این بیماری استفاده میشود، عمل کراس لینکینگ ( cross linking ) میباشد. چشم پزشک در طول عمل کراس لینکینگ از داروی ریبوفلاوین بر روی سطح چشم استفاده کرده و سپس نور ماورا بنفش ( UVA ) را اعمال میکند تا اکستازی قرنیه ( عدم وضوح و تاری دید در نتیجه تورم قرنیه ) را از بین ببرد. انتخاب بهترین روش درمانی تنها با نظر متخصص چشم انجام میگیرد. عمل کراس لینکینگ یکی از گزینههای درمان قوز قرنیه است که بهترین تاثیر را دارد. اگر قوز قرنیه در مرحلهای است که شکل قرنیه خیلی تغییر نکرده باشد، این روش مناسبی است.

عمل پیوند قرنیه چیست؟
اگر آسیب قرنیه زیاد باشد و امکان درمان با روشهای دیگر وجود نداشته باشد، فرد نیاز به پیوند قرنیه دارد. پیوند قرنیه یکی از عملهای چشم است که برای درمان آسیبهای شدید قرنیه استفاده میشود. در این عمل تمام یا بخشی از بافت قرنیه به وسیله بافت احیایی از فردی دیگر جایگزین خواهد شد. عمل پیوند قرنیه معمولا با موفقیت همراه است، اما مانند تمامی عملهای پیوند ممکن است بافت به دلیل عملکرد سیستم ایمنی بدن پس زده شود. برخی از شرایطی که فرد ممکن است نیاز به پیوند قرنیه داشته باشد، در زیر آمده است:
• قوز قرنیه
• نازک و یا پاره شدن قرنیه
• زخم قرنیه بر اثر عفونت و یا ورود جسم خارجی
برای انجام عمل پیوند قرنیه، پلکها بهوسیله گیره نگه داشته میشوند. سپس چشم پزشک بخش آسیبدیده و یا تمام قرنیه را خارج و با بافت پیوندی جایگزین میکند.
بیشتر بدانید: پیوند قرنیه
عوامل پیش زمینه پیوند قرنیه
• عفونت ناشی از زخمهای تبخال یا قارچی
• عفونتهای ناشی از بلفاریت (التهاب لبه پلکها)
• التهابات ناشی از دیستروفی فوکس (تجمع مایع در قرنیه)
• قوز قرنیه پیشرفته
• نازک شدن و تغییر شکل قرنيه
• سوختگیهای شیمیایی قرنیه و آسیب دیدگی چشم
• تورم بیش از حد قرنیه
• پس زدن پیوند قرنیه در جراحیهای گذشته
• نارسایی قرنیه ناشی از عوارض عملهای آب مروارید

مراقبتها و دوره نقاهت پس از پیوند قرنیه چشم
پس از عمل پیوند قرنیه رعایت دستورالعملهای مراقبتی که توسط چشم پزشک تجویز میشود بسیار مهم است. این امر به بهبود سریعتر قرنیه کمک میکند. برخی از دستورالعملهای دوره نقاهت شامل موارد زیر است:
• استراحت نسبی داشته باشید.
• از سرفه و عطسه زدن اجتناب کرده و در صورت نیاز با دهان باز عطسه کنید.
• در هنگام استراحت به پشت و پهلو، مخالف چشم عمل شده بخوابید و زیر سر بالا باشد و از خوابیدن به شکم به شدت بپرهیزید.
• کبودی در ناحیه عمل بعد از چند روز برطرف میشود. از فشار روی محل جراحی اجتناب گردد.
• به نحوه خوابیدن طبق دستور پزشک خود توجه داشته باشید.
• محافظ پلاستیکی روی چشم جهت جلوگیری از آسیب به چشم گذاشته شود. در صورت حساس بودن چشم به نور از عینک آفتابی استفاده شود.

• از بلند کردن اجسام سنگین، ورزشهای شدید و انجام فعالیتهای خطرناک و استرسزا به منظور جلوگیری از خونریزی خودداری نمایید.
• ضمن امکان استحمام از گردن به پایین از روز بعد از عمل، میتوانید از روز هفتم ترجیحا با شامپو بچه سر و صورت را شستشو داده و استحمام نمایید.
• از مصرف لوازم و مواد آرایشی در اطراف چشم حداقل به مدت 4 هفته بپرهیزید.
• برای نماز خواندن در یک هفته اول از خم کردن سر و گردن و سجده کردن اجتناب نمایید و نماز را نشسته بخوانید.
• درد مختصر پس از عمل، طبیعی است و با نظر پزشک میتوانید از مسکن خوراکی استفاده کنید.
• در صورت خارش و ترشح از چشم، جهت تمیز کردن آن ضمن رعایت شستشوی دست و بسته بودن چشمها از پد استریل چشمی استفاده کنید.
• بینایی شما حداقل به مدت یک ماه خوب نیست و به تدریج تا شش ماه افزایش مییابد. از انجام رانندگی تا بهبودی دید کامل خودداری نموده و از پزشک خود اجازه بگیرید.
بیشتر بدانید: بروشور پیوند قرنیه

جمع بندی
چشم برای دید صحیح و شفاف نیاز به قرنیه سالم دارد و ممکن است در نتیجه ابتلا به بیماریهایی مانند تورم و زخم قرنیه آسیب دیده باشد. در صورتی که آسیب وارد شده به چشم زیاد باشد، بیماریهای چشم به درستی درمان نشوند و یا مصرف دارو نتواند این آسیبها را درمان کند، نیاز به عمل پیوند قرنیه چشم میباشد.
 فارسی
فارسی العربية
العربية